Medizinische Therapie
Chirurgische Therapie/Operation
Die Operation ist ein essentieller Bestandteil der Behandlung des Darmkrebses und seiner Streuherde (Metastasen) in Leber, Lunge und Bauchfell.
Bei der Operation wird der befallene Darmanteil mit den dazugehörigen Lymphknoten entfernt, wodurch bei Tumoren in frühen Stadien eine direkte Heilung der Darmkrebserkrankung erzielt werden kann. Beim Dickdarmkrebs (Kolonkarzinom) kann die Darmpassage in der Regel sofort wiederhergestellt werden, so dass kein Darmausgang notwendig wird. Aber auch beim Enddarmkrebs (Rektumkarzinom) wird durch moderne Operationsmethoden oft der Schließmuskel erhalten und ein dauerhafter Darmausgang vermieden. Selbst im Notfall bei einem akuten Darmverschluss lässt sich durch die Überbrückung des Tumors mit einem Stent ein Darmausgang vermeiden. Nach Entlastung des Darmes kann die Operation dann später geplant und gut vorbereitet durchgeführt werden.
In unserer Klinik wird ein Großteil der Darmoperationen minimalinvasiv als Bauchspiegelungsoperation (Laparoskopische Resektion) ohne großen Bauchschnitt durchgeführt. Hierdurch wird die Belastung für den Patienten möglichst gering gehalten und die Erholungsphase nach der Operation deutlich beschleunigt. Beim Enddarmkrebs können Frühkarzinome auch völlig ohne Hautschnitt über den Darmausgang entweder endoskopisch (endoskopische Submukosadissektion, ESD) oder mikrochirurgisch (transanale endoskopische Mikrochirugie, TEM) entfernt werden. Sollte doch eine offene Operation (Laparotomie) notwendig sein, erhalten die Patienten vor der Operation eine Rückenmarksnarkose (Periduralanästhesie, PDA).
Einzelne Metastasen in der Leber und Bauchfellkrebs können bei der Operation des Darmkrebses gegebenenfalls mit entfernt werden. Lebermetastasen können bei einer Größe von weniger als 3 Zentimetern im Rahmen der Operation auch mittels Radiofrequenz- oder Mikrowellenablation zerstört werden. Beim Bauchfellkrebs ist eine spezielle Form der Chemotherapie direkt im Bauchraum (Hypertherme Intraperitoneale Chemotherapie, HIPEC) verfügbar.
Insbesondere beim fortgeschrittenen Rektumkarzinom wird die Chirurgie in Kombination mit der Strahlentherapie und der Chemotherapie (multimodale Therapie) eingesetzt, um die Heilungschancen zu verbessern.
Alle chirurgischen Therapieoptionen werden ausführlich mit dem Patienten besprochen und die Therapie auf die individuellen Bedürfnisse abgestimmt.
Spezielle chiurgische Therapieverfahren:
- Endoskopische Submukosadissektion (ESD): Entfernung von Frühkarzinomen mit einem Videoendoskop
- Transanale endoskopische Mikrochirugie (TEM): minimalinvasive Operationsmethode zur Entfernung von Frühkarzinomen des Enddarmes ohne Bauchschnitt
- Laparoskopische Resektion: minimalinvasive Operation über kleine Bauchschnitte unter Verwendung hochauflösender Videotechnik
- Hypertherme Intraperitoneale Chemotherapie (HIIPEC): Anwendung von erwärmter Chemotherapie im Bauchraum bei Bauchfellkrebs
- Radiofrequenz Ablation (RFA): Zerstörung von Lebermetastasen durch gezielte Überhitzung mit einer speziellen Nadel
Strahlentherapie
Die Strahlentherapie spielt eine wesentliche Rolle in der Behandlung von Patienten mit einem lokal fortgeschrittenen Rektumkarzinom. Sie wird meistens kombiniert mit einer simultanen (gleichzeitigen) Chemotherapie. Nur in wenigen Fällen wird eine Strahlentherapie ohne simultane Chemotherapie angewendet. Wenn bei der Diagnosestellung des Rektumkarzinoms ein lokal fortgeschrittenes Tumorstadium erkannt wird, erfolgt die Strahlen-Chemotherapie in der Regel vor der Operation (neoadjuvant) mit dem Ziel, den Tumor zu verkleinern. Im Vergleich zu einer nach der Operation (postoperativ) stattfindenden Strahlen-Chemotherapie hat dies für den Patienten den Vorteil einer geringeren Nebenwirkungsrate und einer verbesserten Chance einer langfristigen Tumorkontrolle. Eine Strahlentherapie kann aber auch im Falle des Wiederauftretens des Tumors (Rezidiv) oder von Absiedelungen (Metastasen) zur Anwendung kommen. Die Entscheidung über die Durchführung einer Strahlen- oder Strahlen-Chemotherapie wird für jeden Patienten individuell, entsprechend der aktuellen Erkrankungssituation, in einer interdisziplinären Tumorkonferenz besprochen, zu der alle an der Darmkrebsbehandlung beteiligten Ärzte des Darmzentrums zusammenkommen.
Die Strahlentherapie erfolgt größtenteils ambulant, kann im Einzelfall aber auch stationär durchgeführt werden. Sie findet im Haus W auf dem Gelände der Ruppiner Kliniken GmbH in Neuruppin statt. In Vorbereitung zur Bestrahlung erfolgt bei allen Patienten eine Computertomografie. Aus dem Datensatz wird Schicht für Schicht ein dreidimensionaler Bestrahlungsplan mit dem Ziel erstellt, das Rektumkarzinom und die Lymphabflüsse sicher und komplett zu bestrahlen, jedoch die umliegenden gesunden Organe wie Harnblase und Dünndarm optimal zu schonen. Die Patienten sollten möglichst mit gefüllter Blase bestrahlt werden, um eine bessere Harnblasenschonung zu erreichen. Für Patienten, bei denen sich die Bestrahlungsplanung schwierig gestaltet (zum Beispiel bei künstlicher Hüftgelenke) steht auch die modernste Form, die intensitätsmodulierte Strahlentherapie, in Neuruppin zur Verfügung. Die Bestrahlungsfelder werden immer mit einem in den Linearbeschleunigern (Bestrahlungsgeräte) integrierten Bleilamellenkollimator (MLC) individuell an das Tumorvolumen des Patienten angepasst. Ein Verifikationssystem ermöglicht während der Bestrahlung die ständige genaue Kontrolle der Bestrahlungsfelder.
In der Regel erfolgt die Bestrahlung täglich, das heißt 5-mal in der Woche. Die Patienten liegen in Rückenlage und können so die circa 10- bis 15-minütige Bestrahlung gut tolerieren. Eine kurative Strahlentherapie erstreckt sich in der Regel über 6 bis 7 Wochen. Während der täglichen Bestrahlung ist neben den medizinisch-technischen Radiologieassistenten (MTRA) und einem Strahlenphysiker auch ein Facharzt für Strahlentherapie zugegen, der jederzeit auch möglicherweise auftretende Nebenwirkungen behandeln kann. Des Weiteren erfolgt während der Bestrahlungsserie 1-mal wöchentlich eine klinische Kontrolle, auch wenn der Patient die Bestrahlung problemlos verträgt.
Chemotherapie
Chemotherapie ist die Gabe von Medikamenten, so genannten Zytostatika, die das Zellwachstum hemmen. Die meisten Zytostatika greifen während der Zellteilung in den Zellzyklus ein und töten so die Zelle.
Chemotherapie kommt in der Behandlung des Darmkrebses dann zum Einsatz, wenn zu befürchten ist, dass die Operation allein nicht zur Heilung führt. Hier kann sie sowohl vor (neoadjuvant) als auch nach der Operation (adjuvant) eingesetzt werden. In diesen Fällen dient sie als ergänzende Maßnahme, um die Heilungschancen zu erhöhen. Auch im Falle einer Metastasierung ist der Einsatz einer Chemotherapie angezeigt. Je nachdem wie fortgeschritten die Erkrankung dann schon ist, kommt sie hier mit kurativer (heilender) oder mit palliativer (lindernder) Absicht zur Anwendung.
Die Zytostatika werden allein oder auch in Kombinationen eingesetzt. Viele Studien haben gezeigt, dass sich die einzelnen Medikamente durch das Angreifen an unterschiedlichen Stellen in der Zellteilung, verstärken. Die Medikamente werden über bestimmte Zeiträume (Zyklen) verabreicht. Dazwischen liegen therapiefreie Intervalle.
Für die neoadjuvante und adjuvante Chemotherapie gibt es eine festgesetzte Dauer. Bei der palliativen Therapie ist die Dauer abhängig von Wirkung und Nebenwirkung. Beides muss regelmäßig vom behandelnden Arzt kontrolliert werden. In den meisten Fällen wird die Chemotherapie bei Darmkrebs über einen so genannten Port gegeben. Der Vorteil ist die sichere Gabe und die Möglichkeit, mit einer Pumpe die Medikamente auch über Nacht laufen lassen zu können.
Die klassische Chemotherapie bei Darmkrebs besteht aus Medikamenten wie 5-Fluorouracil und Folinsäure (5-FU / FA). Sie werden als Infusion verabreicht. Durch eine Kombination von 5-FU mit neueren Wirkstoffen (Oxaliplatin, Irinotecan) kann die Wirksamkeit der Chemotherapie noch gesteigert werden. Die beiden Kombinationen FOLFOX (5-FU / FA und Oxaliplatin) und FOLFIRI (5-FU / FA und Irinotecan) gelten als neuer Standard bei der Erstbehandlung fortgeschrittener Dickdarmtumoren. Welche Wirkstoffkombination im Einzelfall angewandt wird sowie die Dosierung und die Dauer der Behandlung richten sich nach dem Tumorstadium und dem Gesundheitszustand des Patienten. Neuerdings stehen auch Wirkstoffe zur Verfügung, die als Tablette eingenommen und erst im Körper in 5-FU umgewandelt werden (Capecitabin, Uracil).
Die Nebenwirkungen dieser klassischen Chemotherapie entstehen durch die systemische Gabe, das heißt, die Medikamente werden über den Blutkreislauf im Körper verteilt und können so auch gesunde Körperzellen angreifen. Dies betrifft vor allem sich schnell teilende Zellen von Geweben wie Schleimhaut oder Knochenmark. Vielen Nebenwirkungen kann heute durch gute Gegenmittel vorbeugt werden. So muss zum Beispiel die gefürchtete Übelkeit oder Erbrechen nicht mehr vorkommen. Der Haarverlust lässt sich allerdings bei bestimmten Medikamenten nicht vermeiden.
Seit kurzem gibt es zielgerichtete Therapien, also Medikamente, die sich direkt gegen Tumorzellen richten. Hier wird den Tumorzellen die Grundlage ihrer Existenz entzogen. So unterbinden sie zum Beispiel die Blutversorgung des Tumors und damit die Möglichkeit für den Tumor, sich mit Sauerstoff oder Nährstoffen zu versorgen. Ein solcher, für die Behandlung des Darmkrebses zugelassener Angiogenesehemmer ist das Bevacizumab. Eine weitere Wirkungsweise ist die Hemmung des Tumorwachstums durch Blockade der Vermittlungsstelle für Wachstumsfaktoren auf der Zelle. Zwei dieser Tumor-Wachstums-Blocker (EGFR-Blocker) sind Cetuximab und Panitumumab. Zielgerichtete Medikamente können allein als Monotherapie oder mit klassischen Chemotherapeutika eingesetzt werden
Psychoonkologische Betreuung
Die Diagnose Krebs stellt für die meisten Betroffenen und deren Angehörige einen Einschnitt im Leben dar, trifft beteiligte Menschen häufig plötzlich und unvorbereitet. Ebenso kann ein Wiederauftreten eines Tumors Gefühle von Ohnmacht und Hilflosigkeit auslösen. Im Darmzentrum Oberhavel bieten wir Ihnen zur Unterstützung in dieser schwierigen Situation die Möglichkeit einer psychoonkologischen Betreuung und Beratung an.
Die Psychoonkologie bietet die seelische Begleitung und Stärkung der der Betroffenen und Angehörigen; Bewältigungsmöglichkeiten in und im Umgang mit der veränderten Lebenssituation werden aufgezeigt.
Im Einzelnen werden folgende Maßnahmen angeboten:
- Einzelgespräche
- Entspannungsübungen zur Stärkung des Immunsystems
- Psychotherapeutische Interventionen
- Traumaverarbeitung und Krisenbewältigung
- Angehörigengespräche
- Paargespräche
- Einleitung weiterführender psychosozialer Betreuung
Weitere Informationen zur psychoonkologischen Betreuung im Darmzentrum Oberhavel erhalten Sie hier.
Ernährungsberatung: Ernährung zur Prävention
Darmkrebs, genauer gesagt Dick- und Mastdarmkrebs, ist eine Erkrankung, die mit dem Lebensstil zusammenhängt. Drei Faktoren scheinen das Darmkrebsrisiko zu verringern:
- Normalgewicht: Vermeiden Sie Über-, aber auch Untergewicht.
- Bewegung: Betätigen Sie sich körperlich mindestens eine Stunde pro Tag und gehen Sie mindestens eine Stunde pro Woche einer intensiveren körperlichen Tätigkeit nach.
- Ernährung
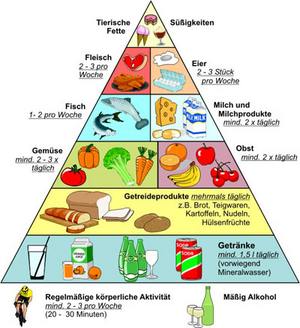
Ernährungspyramide
Ernährung spielt eine wichtige Rolle bei der Prävention: Eine fettreiche und ballaststoffarme Ernährung stellt einen Risikofaktor dar, ein hoher Obst- und Gemüseverzehr kann schützen. Das bedeutet im Einzelnen:
Fette
Eine hohe Fettzufuhr führt zu Übergewicht und zu einer gesteigerten Gallensäurebildung. Es treten vermehrt Gallensalze in den Darm über, die von den Darmbakterien abgebaut werden. Dabei entstehen Stoffe, die das Erbmaterial von gesunden Zellen schädigen können.
Von Bedeutung ist die Fettsäurezusammensetzung. Günstig wirken einfach ungesättigte Fettsäuren, die vor allem in Oliven- und Rapsöl enthalten sind. Fisch enthält wichtige Omega-3-Fettsäuren. Diese stärken die Immunabwehr und wirken Entzündungsprozessen im Körper entgegen.
Empfehlung:
- Achten Sie auf eine niedrige Fettzufuhr.
- Bevorzugen Sie pflanzliche Fette und Öle.
- Essen Sie 1 bis 2 Fischportionen pro Woche.
Balaststoffe
Ballaststoffe vergrößern das Stuhlvolumen durch Bindung von Wasser. Sie führen zu einem schnelleren Abtransport der Nahrungsreste und damit zu einer kürzeren Kontaktzeit von aus der Nahrung stammenden oder im Darm gebildeten krebserregenden Substanzen mit der Darmwand. Bei dem bakteriellen Abbau von ballaststoffreichen Kohlenhydraten entstehen kurzkettige Fettsäuren, die das Zellwachstum positiv beeinflussen.
Empfehlung:
- Essen Sie viele Vollkornprodukte und viel Obst und Gemüse.
- Für die positive Wirkung ist eine ausreichende Flüssigkeitszufuhr notwendig.
Fleisch
Ein großer Teil der Energie aus Fleisch und Fleischwaren stammt aus Fett. Es sollte weniger rotes Fleisch und im Gegenzug dazu mehr Geflügel und Fisch verzehrt werden. Die Form der Zubereitung kann das Krebsrisiko erhöhen. Wird Fleisch gebraten, gegrillt oder frittiert, entstehen zum Teil stark krebserregende Stoffe.
Empfehlung:
- Beschränken Sie den Fleisch- und Wurstverzehr.
- Bevorzugen Sie weißes Fleisch.
- Kochen, Dämpfen oder Garen sind gesündere Zubereitungsarten.
Obst und Gemüse
Obst und Gemüse enthalten Ballaststoffe und antioxidativ wirkende Inhaltsstoffe. Das sind Stoffe, die mit freien Radikalen im Körper reagieren und so den Körper vor einer Zellschädigung schützen.
Empfehlung:
- „5 am Tag", das heißt 5 Hände voll Obst und Gemüse pro Tag.
Ernährungsberatung: Ernährung zur Therapie
Die geeignete Dauerkostform für Darmkrebspatienten ist eine gesunde, abwechslungsreiche, fettmodifizierte und eiweißreiche Mischkost.
Empfohlen wird eine Kost mit geringem Anteil an gesättigten Fettsäuren (tierische Fette) und einem hohen Anteil an einfach ungesättigten Fettsäuren (Olivenöl, Rapsöl) und Omega-3-Fettsäuren (Fisch).
Eiweiß ist unentbehrlich für den Aufbau und den Erhalt der Muskulatur und spielt vor allem auch für die Immun- und Abwehrsituation eine wichtige Rolle. Eiweiß finden Sie nicht nur in tierischen Produkten wie Fleisch, Fisch, Ei und Milch. Auch pflanzliche Lebensmittel wie Getreide (Reis, Brot, Nudeln), Kartoffeln und Hülsenfrüchte sind wichtige Eiweiß-Lieferanten. Kombinieren Sie Ihre Lebensmittel so, dass jeweils etwa die eine Hälfte tierischen und die andere pflanzlichen Ursprungs ist.
Gut genährt zur Chemotherapie
Ein guter Ernährungszustand erhöht die Immunabwehr, verbessert die Therapietoleranz und steigert die Lebensqualität.
Vor und während der Chemotherapie kann gegessen werden, was schmeckt. Bei Appetitlosigkeit können hochkalorische Trinknahrungen helfen, das Gewicht zu halten. Eine Messung der Körperzusammensetzung, die sogenannte Bioelektrische Impedanzanalyse, dient zur Bestimmung des Ernährungszustandes und sollte unter Therapie alle 4 Wochen durchgeführt werden.
Empfehlung:
- Vermeiden Sie eine Gewichtsabnahme oder einen Muskelabbau durch eine bedarfsdeckende, eiweißreiche Ernährung.
- Bei Gewichtsverlust ist der Zusatz von fettreichen Produkten wie Sahne, Butter oder fettreichem Käse durchaus empfehlenswert.
- Achten Sie auf viel Bewegung.
Was tun bei Durchfall?
Wasserlösliche Ballaststoffe helfen im Darm Wasser zu binden. Sie werden im Dickdarm abgebaut und haben Einfluss auf eine gute Darmflora.
Empfehlung:
- Pektine, zum Beispiel in Äpfeln: Reiben Sie vor jeder Mahlzeit 1 bis 2 Äpfel mit Schale auf einer sehr feinen Glasreibe.
- Bestandteile des Johannisbrotkernmehls: Fruchtsaftschorlen, Tees oder Kakao mit Wasser können damit kalt oder warm angedickt werden.
- Trinken Sie täglich mindestens 2,5 bis 3 Liter.
- Ein günstiges Verhältnis von Natrium (Kochsalz) und Glucose (Zucker) ermöglicht darüber hinaus eine optimale Aufnahme von Wasser über die Darmwände. Beispiel: ½ Liter Tee oder Wasser mit ½ Teelöffel Salz, 2 ½ Esslöffel Traubenzucker, 100 Milliliter Orangensaft
Was tun bei Verstopfung?
Bei Verstopfung sollte auf jeden Fall auf eine ballaststoffreiche Kost geachtet werden. Verzehren Sie reichlich Obst, Gemüse und Vollkornprodukte. Ballaststoffe benötigen zum Aufquellen ausreichend Flüssigkeit. Entsprechen diese Empfehlungen bereits Ihrer Lebensweise, so können Ihnen unter Umständen Ballaststoffe wie Speisekleie (Hafer-, Weizen-, Gerste-, oder Sojakleie) helfen, die Darmpassage anzuregen. Beginnen Sie mit 1 Teelöffel pro Tag und trinken Sie mindestens 100 ml Wasser dazu. Auf diese Weise können Sie den Einsatz bis zu 3 Esslöffel pro Tag erhöhen.
Auch säurehaltige Lebensmittel können eine leicht abführende Wirkung zeigen:
- Sauermilchprodukte (Joghurt, Buttermilch, Kefir)
- milchsaures Gemüse (Sauerkraut)
- Traubensaft und -most, Apfelsaft
- Kern- und Steinobst, Zitrusfrüchte
- Trockenobst (ungeschwefelt)
- kohlensäurehaltige Getränke wie Mineralwasser
Stomatherapie
Darmstoma
Der Begriff „Darmstoma“ beschreibt einen künstlichen, das heißt operativ geschaffenen Darmausgang zur Körperoberfläche.
Stomaanlagen
Die häufigsten Anlagen sind temporäre, doppelläufige Transversostomien (Stoma mit oralem und aboralem Schenkel im Verlauf des Querdarms) und dienen in den meisten Fälle zum Anastomosenschutz (Schutz der Verbindung zwischen Hohlorganen, wie zum Beispiel OP-Nähten/Darmnaht). Wie lange diese vorübergehende Stomaanlage nötig ist, hängt vom Schweregrad der Erkrankung und von den notwendigen Therapiemaßnahmen (Rehabilitationskur, ggf. Chemo- und Strahlentherapie) ab. In der Regel erfolgt nach Ausheilung der Anastomose und erfolgreicher Beendigung der Therapie nach 3 bis 6 Monaten die Rückverlegung des Stomas.
Ein geringer Anteil sind die endständigen Sigmoidstomien (Dickdarmausgang) und Ileostomien (Dünndarmausgang):
- Bei einer Sigmoidstomie liegt meistens eine bösartige Geschwulsterkrankung im Rektum oder Sigma vor, die eine großflächige Ausräumung (Rektumamputation) zur Folge hat. Dieses Stoma ist endständig und dauerhaft.
- Bei den Ileostomien liegen häufig Entzündungen zu Grunde: Je nach Krankheitsbild können es dauerhafte oder vorübergehende Stomaanlagen sein.
Stomaversorgung
Heutzutage gibt es viele moderne Versorgungssysteme und Herstellungsfirmen. Man unterscheidet zwischen einteiligen oder zweiteiligen Systemen, planen oder konvexen Versorgungen mit adhäsivem Hautschutz auch zusätzlich mit flexiblen Pflasterrand (ausschneidbar bzw. vorgestanzte Größen), offenen oder geschlossenen Beuteln mit oder ohne Filter in transparent oder hautfarben und vielen Zusatzartikeln, wie unter anderem Hautschutzpasten, Gürtel, Irrigationssystemen sowie Pflegeprodukten.
Bei der Fülle der Auswahl kommt die Hilfe und Beratung einer Stomafachkraft zum Tragen. Gemeinsam mit dem Patienten, wird unter Berücksichtigung der Art und der Größe der Stomaanlage (der Konsistenz der Ausscheidung), seiner Lebenssituation, seiner Gewohnheiten und seines Wohlbefindens und weiteren Faktoren eine optimale und individuelle Versorgung angepasst.
Schon während des Klinikaufenthaltes erhält der Patient eine einfühlsame, vertrauensvolle Einweisung in die Stomatherapie und je nach Bedarf erlernt er bzw. ein Angehöriger oder Pflegender unter Anleitung der Stomafachkraft den Versorgungswechsel.
Die eigenständige Versorgung hat allerdings oberste Priorität, damit der Patient schnellstmöglich in seinen Alltag integriert wird, selbstständig und unabhängig ist und wieder an Lebensmut und Lebensqualität gewinnt.
Nach Entlassung steht dem Patienten für die Versorgung und Beratung in der Häuslichkeit selbstverständlich die Stomafachkraft weiterhin mit Rat und Tat zur Seite.
Abschließend noch ein Grundsatz: In Anbetracht der modernen Versorgungssysteme ist ein Leben mit einem Stoma durchaus lebenswert!